Что такое Одышка – определение, виды, причины, симптомы и методы лечения одышки
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Для врачей стало привычным, когда, придя на прием, пациент с явными проблемами дыхания жалуется на отдышку.
Конечно, для врача понятно, о чем пойдет речь. Слова «отдышка» и «одышка» так похожи и созвучны, однако, их смысловое значение, к сожалению, совершенно разное.
Отдышка – от слова отдышаться, передохнуть от чего-либо. Одышка – это признак множества патологий, сопровождающихся различными нарушениями в функциях дыхательного аппарата, не всегда, к сожалению, имеющих положительный исход.
Именно об особенностях одышки, связанной с проблемами дыхания, и пойдет речь.
Определение термина Одышка: что это и как проявляется
Одышкой в народе называют удушье, в медицине – диспноэ. Это не болезнь, а одна из адаптационных функций нашего организма, проявляющаяся изменениями ритма, недостаточностью частоты и глубины дыхания.
Возникает, как симптом различных заболеваний, сопровождающихся признаками недостатка воздуха, затрудненного вдоха или выдоха. В подавляющем большинстве проявление одышки обусловлено недостатком содержания в организме кислорода (гипоксия), либо низким его содержанием в крови (гипоксемия).
Кислородный дисбаланс раздражающе действует на нервные структуры дыхательного центра, расположенного в высшем отделе головного мозга, и нарушает обычный режим дыхания.
При этом декомпенсация кислорода компенсируется путем увеличения интенсивности функций сложной конструкции мышц «дыхательной помпы», нагнетающих воздух в легкие, непроизвольно создавая проблемы с ритмом и частотой дыхания.
Разновидности одышки
Одышкой могут сопровождаться многие заболевания и патологические состояния. Для облегчения диагностики необходимо установить ее разновидность.
В основе классификации симптома лежат: механизм развития, степень изменения функции дыхания, соотношение фаз – вдох-выдох. Одышка бывает физиологической, при которой частота вдоха и выдоха меняется пропорционально физическим нагрузкам, и патологической.
Чаще ее классифицируют по трем видам (по соотношению фаз дыхания):
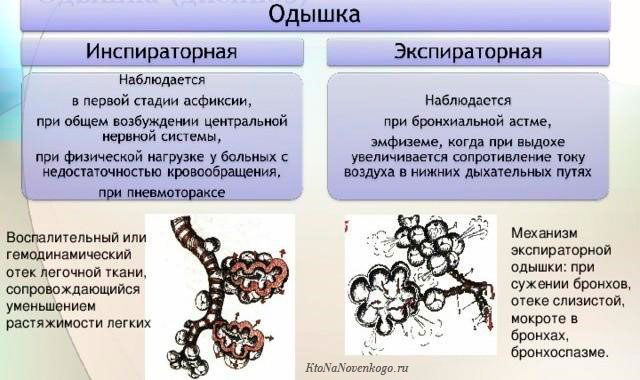
- Инспираторная, характеризующаяся затрудненным вдыханием. Провоцируют такую одышку заболевания плевры и диафрагмы, легочный фиброз и сердечная недостаточность. Удушье, сочетающееся со свистящим дыханием – признак заболеваний крупных бронхов и трахеи.
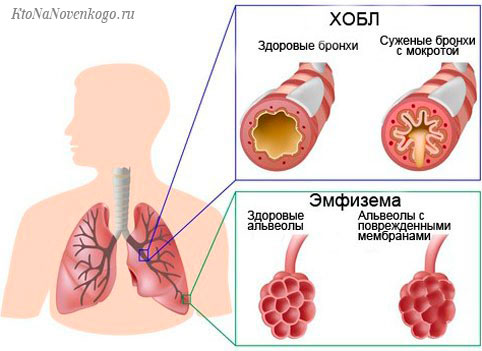
- Экспираторная с признаками трудного выдоха. Проявляется при патологической непроходимости мелких бронхиальных ветвей, что типично для астмы. Диспноэ на выдохе характерно для хронического бронхита, пневмосклероза, эмфиземы, снижающей эластичность тканевой структуры легкого.
- Смешанная, проявляющуюся дисфункцией общего дыхания с трудностями вдоха и выдоха. Развивается на фоне лихорадочных состояний, тяжелой формы сердечной недостаточности, прогрессирующих заболеваний ЦНС и органов дыхания.
По особенностям изменения функций дыхания одышка классифицируется по нескольким видам:
- Тахипноэ, характеризующееся повышением частоты вдыхания – более 40/минуту.
- Брадипноэ, когда частота дыхания снижается до 12 движений в минуту.
- Апноэ, когда дыхание внезапно прекращается.
В реестре классификаций существуют одышки, выделенные по основному фактору развития:
- Центральная, как следствие функциональных либо органических изменений в функциях дыхательного аппарата.
- Неврогенная, как следствие ослабления тормозных процессов в коре мозга.
- Гемическая, развивающаяся под действием анемии.
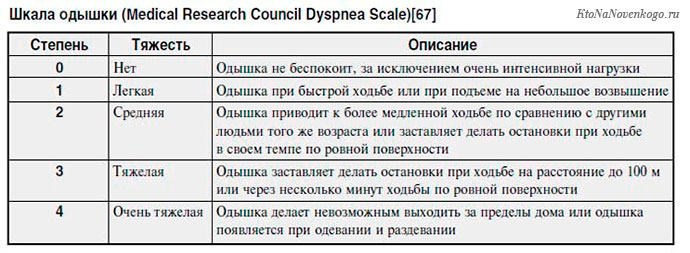
Для определения степени тяжести одышки и создания правильной оценки критичности ситуации, вот уже много лет используют международную шкалу, позволяющую подобрать правильную терапию.
Причины одышки согласно механизму развития
При ощущении чувства недостатка воздуха и удушья, первое, что приходит на ум – появились проблемы с легкими или сбои в сердечно-сосудистой системе. К сожалению, этиология (причины) подобной симптоматики намного разнообразней.
Симптом, проявляющийся одышкой, это свидетельство дисфункции всех физиологических процессов, ответственных за функции респираторной системы – постоянного обогащения организма кислородом и своевременное обеспечение процессов газообмена.
Чтобы лучше понять, какие причины лежат в основе проявления удушья, разделим их на группы, согласно патогенезу (происхождению).
- В первую группу включены патологии, провоцирующие снижение синтеза белков (гемоглобина), выполняющих транспортную функцию по переноске кислорода, что проявляется его дефицитом в тканях и органах, а также сердечные заболевания, характеризующиеся снижением циркуляции крови в сосудах и значительным замедлением процессов газообмена.
- Группа 2-я – это непосредственно легочные заболевания, поражающие тканевую структуру легких и провоцирующие снижение кислородного поступления в кровь. Это – пневмония, скопление жидкости в плевральных областях, опухолевые процессы, раздутие легочной ткани (эмфизема).
- 3-я группа включает патологии, нарушающие свободный доступ кислорода к респираторным отделам легких, что обусловлено деструкцией бронхиальных просветов – обструктивные заболевания бронхов и легких, лимфогрануломатоз, астма, опухолевые новообразования дыхательной системы.
- Группа 4-я – это состояния и заболевания, провоцирующие дисфункции в процессах механики дыхания, нарушая транспорт кислорода к органам респираторной системы.
Это – врожденные и приобретенные аномалии грудной клетки, поражение мышечных и нервных волокон (миастения), избыточное накопление жировой ткани (ожирение), вызывающее сдавливание грудной клетки.
Такие патологии снижают функции дыхательных мышц, что проявляется слабым расширением грудной клетки и нарушениями в процессах дыхания. - 5-я группа – болезни легочных сосудов (легочная эмболия и гипертензия). Такие заболевания не препятствуют вентиляции легких, кислородное насыщение крови проходит в должном объеме, но сосуды, пораженные атеросклерозом или «забитые» тромбами, не в состоянии обеспечить ее циркуляцию по организму.
Клинические признаки
Кроме субъективного восприятия недостатка воздуха, одышка может проявляться вполне объективными признаками:

- тахипноэ – учащенным дыханием;
- повышенным артериальным давлением;
- акроцианозом, в виде синюшности ногтей, кожного покрова кистей и стоп;
- набуханием шейных вен;
- быстрой утомляемостью и слабостью;
- нарушением мозговых функций (снижением концентрации и внимания, потерей сознания).
В свете реальных событий возникают вопросы о том, как проявляется одышка при короновирусе.
Одышка при коронавирусе — как понять
За время пандемии характерные признаки инфекции хорошо изучены, все их проявления расписаны по дням.
Главный симптом COVID-19, при котором нужна срочная госпитализация – это одышка. Ее умеренное проявление отмечается спустя неделю после инфицирования.
Самое раннее проявление – четвертый день болезни, а при клинике с высокой температурой, удушье появляется уже на втором дне заболевания.
Развитие одышки при короновирусе обусловлено воспалительным поражением легочных тканей и быстрым развитием двусторонней пневмонии.
По анализу клинических данных коронавирусная пневмония поражает нижние сегменты легких, которые «слабо участвуют» в процессе дыхания. Поэтому воспалительный процесс этих сегментов не особо сказывается на дыхании. Но скопление мокроты и раздражение бронхиальных рецепторов, под действием воспалительного процесса, вызывает развитие кашля и одышки.
Чтобы не пропустить коронавирус при появлении удушья, следует обратить внимание на болевые ощущения.
В легочных тканях практически нет болевых рецепторов. Боль появляется, лишь при распространении воспаления на прилегающие мышечные и плевральные ткани, локализуется в боковых и нижних зонах грудной клетки и усиливается при глубоком вдохе.
Ни одно вирусное заболевание так не проявляется.

Следует отметить, что такая глобальная пандемия, с вынужденной длительной самоизоляцией и боязнью заражения, у многих слишком эмоциональных людей может спровоцировать панические атаки, вызывающие приступы учащенного и глубокого дыхания (гипервентиляция легких) и одышку.
Можно самостоятельно справиться с такой одышкой, сконцентрировав внимание на замедленном дыхании, либо с помощью непродолжительного дыхания через бумажный сверток или пакет. В остальных случаях необходима тщательная диагностика.
Диагностическое обследование
Для выявления причин одышки проводится обширный диагностический поиск – функциональные тесты, лабораторные и инструментальные исследования, включающие:
- Спирометрию – информативную методику оценки функций внешнего дыхания, позволяющую фиксировать основные параметры системы дыхания – ЖЕЛ (максимальный объем воздуха, который пациент может вдохнуть после полного выдоха) и количественный объем при фиксированном выдохе.
- Медикаментозный бронходилатационный тест для дифференциальной диагностики астмы и ХОБЛ.
- Проекционную рентгенографию, КТ и МРТ, позволяющие выявить в органах грудной клетки патологические изменения, провоцирующие одышку (эмфизему, объемные новообразования, генерализованный склероз). При сомнительных результатах применяют трансбронхиальную биопсию легочных тканей.
- Эндоскопическую ларингоскопию, для визуальной оценки состояния гортани на предмет сужения и выявления чужеродных предметов. При необходимости назначается трахеобронхоскопия для выявления структурных изменений в бронхах с забором тканей на цитологию.
- Электро- и эхокардиографию с доплерографией, холтер-мониторинг для выявления кардиологических и сосудистых патологий.
- Лабораторные исследования – анализ крови (клинику и биохимию), иммунограмма и аллергопробы.
Для диагностического поиска редких пороков врожденного характера, как возможную причину удушья, привлекаются профильные специалисты.
Как лечится одышка
Схема консервативной терапии составляется индивидуально, согласно диагностического выявления конкретной причины, вызвавшей диспноэ.
В лечении хронической одышки важна коррекция стиля жизни – исключить курение, регулярно выполнять специальный комплекс дыхательных упражнений.
При диагностировании гипоксемии назначаются сеансы кислородотерапии. Показана патогенетическая, этиотропная и симптоматическая терапия с применением различных групп препаратов.
- Бронходилататоров, аэрозольное применение которых, посредством ингаляторов быстро купирует приступы удушья. Как базисную терапию, используют препараты метилксантинов.
- Медикаментозных средств отхаркивающего действия в комбинации с муколитиками. Назначаются для стимуляции отхождения бронхолегочной мокроты и улучшают бронхиальную проходимость – при наличии ХОЗЛ и хронического бронхита.
- Антибиотикотерапию (с учетом анализа посева мокроты) для лечения воспалительного поражения дыхательной системы острого и хронического характера, спровоцированного бактериальной флорой.
- Препараты кардиотоников (сердечные гликозиды) назначаются для лечения одышки при сердечной недостаточности, уменьшая приступы удушья. Для снижения нагрузки на сердечные мышцы применяют препараты из группы диуретиков и вазодилататоров.
- Кортикостероидные – гормональные средства, назначаются для постоянного приема при тяжелой клинике дыхательных патологий. При бронхиальной астме такие препараты более эффективны в ингаляционной форме.
- Цитостатические – противоопухолевые препараты используют при химиотерапии злокачественных новообразований в бронхах и легких. Лучевая терапия, как дополнение медикаментозного лечения, усиливает терапевтический эффект.
Результативность лечения зависит от своевременной диагностики и от точного выявления фоновой патологии, вызвавшей одышку.
Комментарии и отзывы (2)
С коронавирусом же вроде не сразу такие симптомы возникают, у человека лёгкие поражаются, а он на начальном этапе об этом даже не подозревает. Скрытое течение болезни тем и опасно, что, прогрессируя, не даёт о себе знать.
Нередко одышка после быстрой ходьбы или подъема по лестнице является признаком не патологии, а слабого, не тренированного тела. Сейчас большинство людей ведут сидячий образ жизни, мало двигаются, не занимаются спортом. Это и приводит к появлению проблем с дыханием при малейшей физической нагрузке. На ранней стадии с этим легко справиться, если, конечно, не лениться.
Ваш комментарий или отзыв