Что такое инсульт — определение, причины, симптомы, первая помощь при инсульте, лечение
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Ежегодно свыше 5 000 000 человек в мире подвергаются инсультам.
Лидерами в частоте проявлений данной патологии считаются США и Россия. У нас в стране это заболевание диагностируется каждые две минуты.
При этом, риск повторного развития инсульта у переболевших пациентов повышается в 10 – 15 раз.
Лечение инсульта крайне сложное, но определенные знания об особенностях его развития и признаках проявления помогут предупредить удар.

Определение понятия Инсульт — что это и каковы его признаки
Инсультом (устаревшее название «апоплексия» – паралич, согласно переводу с латинского языка означает – «удар») называют острые болезненные процессы в головном мозге, вызванные нарушением мозгового кровообращения.
Это провоцирует внезапные проявления общемозговой, очаговой и/или менингеальной симптоматики, сохраняющиеся больше суток, или приводяще к летальности пациента за короткий промежуток времени, как следствие цереброваскулярных нарушений (мозговых функций).
По сравнению с женщинами, мужчины от 40 до 55 лет вдвое больше подвержены инсульту. После 55 лет статистика меняется: с наступлением климакса среди ровесников женщин и мужчин, лидируют женщины.
К тому же и вероятность развития осложнений у женщин преклонного возраста возрастает вдвое.
Общая смертность населения от инсульта в России составляет 24%. У более 75% пациентов, перенесших удар, сохраняются стойкие нарушения неврологического характера, что обуславливают инвалидность.
До четверти таких пациентов имеют глубокую инвалидность и не в состоянии обеспечить себя самостоятельным обслуживанием.
Поэтому важной составляющей в сохранении жизни пациента является своевременная адекватная медицинская помощь и грамотный курс восстановительной реабилитации.
Ишемический и геморрагический инсульты
Согласно международной классификации, существует две основных группы инсультов: ишемическая (ИИ), поражающая клетки мозга (инфаркт) – диагностируется в 80% случаев, и геморрагическая группа (ГИ) (поражает 20% пациентов), имеющих разный генезис развития и совершенно различные «подходы» к лечению.
Развитие ишемической группы инсультов зависит от этиологического фактора:
- Кардиоэмболического – окклюзия (нарушение проходимости сосудов) обусловлена образованием тромба в сердце.
- Атеротромботического – окклюзии, как следствие сосудистой закупорки атеросклеротическими бляшками.
- Гемодинамического – результат сосудистого спазма.
В эту группу входят также – инсульт лакунарный, развивающийся вследствие закупорки мозговых артерий малого калибра и инсульт малый, характеризующийся обратным развитием (регрессом) неврологических признаков в течение 21 суток с начала проявления сосудистой патологии.
Ишемический инсульт диагностируется преимущественно у пациентов пенсионного возраста.
Геморрагическая группа инсульта классифицируется согласно геморрагическим проявлениям (кровоизлияниям):
- Паренхиматозные геморрагии – кровоизлияние в тканевую структуру белого или серого вещества мозга.
- Субарахноидальные геморрагии – характеризуется развитием кровотечений в область щелевидного субарахноидального – подпаутинного пространства.
- Кровотечения в ликворные полости мозга (желудочковая система) – самая опасная форма ГИ.
- Геморрагии смешанного типа – с признаками поражения субарахноидальных паренхиматозных и внутрижелудочковых тканей мозга.
Возрастной критерий подверженности ГИ – люди среднего возраста (35 – 45 лет).
Протекание заболевания отличается несколькими этапами развития.
- Первые 5 суток болезни считаются острейшим клиническим этапом заболевания.
- Длительность острой клиники – 4 первых недели болезни.
- Восстановительный ранний этап – до полугода.
- Восстановительный поздний этап – от полугода до 1 года.
Не всегда, характерные для мозговой апоплексии признаки, могут диагностироваться, как инсульт.
Если неврологическая симптоматика исчезает за сутки, их проявление может быть обусловлено резким повышением артериального давления (гипертонический криз) или возникать, как следствие эпизодического (до нескольких минут) нарушения гемодисциркуляторных процессов в мозговых структурах, вызвавших схожие с инсультом признаки.
Причины и условия возникновения
Основной «провокатор» развития болезни – наличие фоновых заболеваний: атеросклероза, ИБС или артериальной гипертензии.
Развитию обоих групп инсульта, независимо от гендерной принадлежности пациентов, способствуют:
- неправильный рацион питания;
- высокая концентрация липопротеинов и липидов в крови – дислипидемия;
- никотиновая и алкогольная зависимость;
- острые стрессовые состояния;
- признаки адинамии;
- неконтролируемый прием препаратов контрацепции.
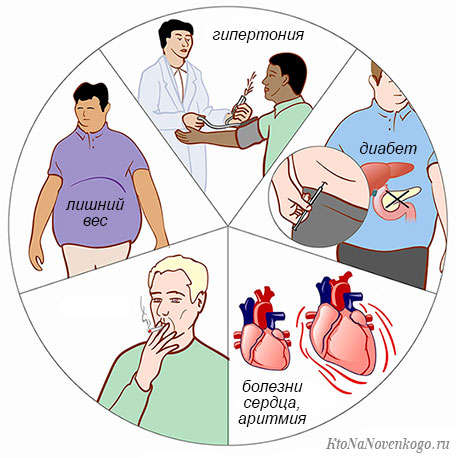
В группу риска попадают женщины с ожирением, мужчины с пристрастием к алкоголю и пациенты с семейной историей сосудистых «катастроф».
Причина развития ишемических инсультов
Причины и условия развития обусловлены нарушением циркуляции крови в сосудах, снабжающих мозговые структуры.
Причем не только в сосудах черепной полости (интракраниальных), но и в магистральных артериях (экстракраниальных), проходящих от сердца к голове. К примеру, атеросклероз (закупорка) сонных артерий встречается у 30% пациентов с ишемическим инсультом.
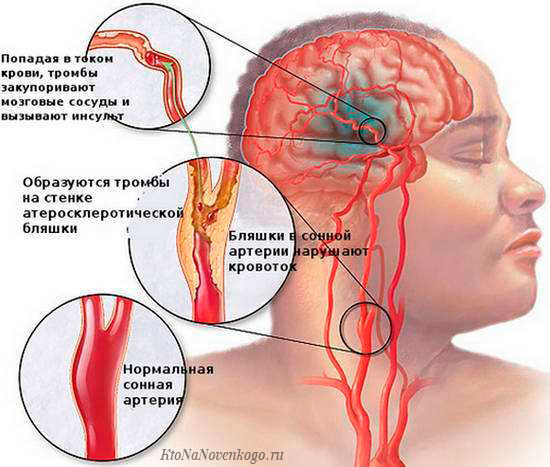
Резкому снижению церебрального кровотока способствуют в основном фоновые заболевания:
- сердечные заболевания – воспалительные процессы сердечного миокарда, аритмия, нарушение функций клапанной системы сердца, все это способствует формированию тромбов, которые при отрыве мигрируют с кровотоком в мозговые сосуды, закупоривают их просвет.
- Сосудистые заболевания – повреждение внутреннего сосудистого эндотелия (ключевой фактор в развитии ИИ), что приводит к образованию атеросклеротических бляшек, перекрывающих при отрыве сосудистую полость.
- Врожденные аневризмы, дилатация которых (расползание) легко происходит при повышенном давлении.
Причинный фактор геморрагического инсульта
Основная причина проявления ГИ обусловлена диффузными (разлитыми, множественными) сосудистыми заболеваниями, вызывающими снижение эластичности сосудов и истончение их стенок.
Подобные нарушения анатомической структуры сосудов провоцируют:
- хронические процессы стенозирующего склероза сосудов мозга;
- наличие системных васкулитов (воспалительные процессы в сосудистых стенках;
- каллагеновые заболевания, вызывающие прогрессирующее поражение сосудов;
- амилоидная дистрофия сосудов;
- иммунопатологические воспалительные реакции в структуре сосудов (последствия наркомании).
- врожденная сосудистая мальформация (переплетение).
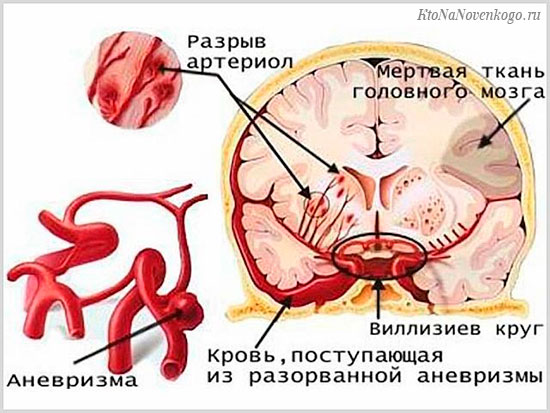
Утрата природной эластичности сосудов ведет к формированию аневризмы – выпячивания и истончения артериальной стенки. Повышение АД способствует прорыву аневризмы с последующим кровоизлиянием.
Иногда причинный фактор геморрагического инсульта связан с гематологическими патологиями (тромбоцитопенией или гемофилией), либо проявляется, как следствие неадекватного лечения с применением антикоагулянтов и фибринолитиков.
Удар апоплексический — в чем опасность
Инсульты опасны не только большим процентом смертности пациентов, но и высокой вероятностью негативных последствий.
Заболевание отличается обширным поражением различных мозговых функций – двигательных, неврологических, психоэмоциональных.

После перенесенного удара пациенты лишаются возможности самостоятельного передвижения. Они на длительный период «прикованы к постели».
- Отсюда появляются первые последствия – образование кожного некроза (пролежней). Процесс обусловлен нарушением обменных процессов в неподвижной и придавленной телом подкожно-жировой клетчатке и в самой дерме.
- Не менее опасное осложнение – пневмония. Причина воспалительного поражения легочных тканей – поражение инсультом участков мозга, отвечающих за рефлексы.
Угнетение кашлевых рецепторов приводит к невозможности отхаркивания, скопившейся в легких мокроты, которая является отличной средой для бактериальных патогенов и последующего развития инфекционной формы воспаления легких.
- В результате поражения нейрогенных зон мозга и кровоизлияний, развивается ишемия мозговых структур и некроз. Как следствие – парез, паралич, полное или частичное снижение чувствительности.
- Геморрагическое поражение ассоциативной зоны мозга приводит к угнетению мышления, речи, памяти и нормального восприятия окружающего.
Последствия серьезные. Полное восстановление организма длительно и не всегда возможно. Поэтому очень важно не пропустить первые признаки надвигающейся катастрофы.
Первый «звоночек»
Очень важно как для самого «потенциального» пациента, так и для окружающих его родных и знакомых, четко знать симптомы, надвигающегося удара и своевременно вызвать скорую помощь.
Возможно, это спасет ему жизнь, ведь только ближайшие 3 часа экстренной терапии определены для его спасения и предотвращения развития необратимых процессов, а во многих случаях и летальности.
Предлагаем ознакомиться с быстрым FAST тестом, который поможет запомнить первые признаки инсульта.

Практическая эффективность данного теста очень велика. В 9 случаев из 10 он помогает безошибочно самостоятельно диагностировать апоплексический удар.
Основные признаки и симптомы инсульта
Клинику заболевания представляют:
- оболочечная (менингеальная);
- очаговая;
- общемозговая симптоматика.
Характерно острое начало и стремительное прогрессирование болезни.
По сравнению с инсультом геморрагического типа, клиника поражения инсульта ишемического развивается медленнее, проявляясь в начале очаговыми признаками либо незначительной общемозговой симптоматикой. Менингеальные признаки могут отсутствовать.

Клинические признаки геморрагического инсульта характеризуются более стремительным развитием. На первый план выступают общемозговые признаки. На их фоне появляются и быстро нарастают очаговые. При субарахноидальных геморрагиях типичны проявления менингеального синдрома.
Очаговые симптомы проявляется:
- односторонним нарушением двигательных функций в конечностях (парез, паралич);
- речевыми нарушениями (афазия, дизартрия);
- асимметрией лица (опущение уголка рта, сглаженность носогубной складки);
- гипестезией (одностороннее снижение чувствительности тела);
- нарушением глазодвигательных функций (ограничение подвижности глаз, насильственный их поворот);
- признаками анизокории (разный размер зрачков);
- гемианопсией (ограничением визуального поля);
- дисфагией (нарушением акта глотания);
Общемозговые признаки выражены:
- различными видами расстройства сознания;
- болью в области головы (при ГИ – интенсивна, подобна удару);
- признаками головокружения и интоксикации;
- судорожными припадками.
Менингеальный синдром характеризуется:
- признаками диффузной цефалгии (разлитая головная боль);
- интоксикационной симптоматикой в сопровождении рвотных позывов;
- возбужденным состоянием, сменяющимся апатией;
- приступами эпилепсии и галлюцинациями;
- угнетенностью сознания и мышления;
- мышечными болями;
- светобоязнью;
- непереносимостью шума и прикосновений;
- панической атакой.
Отличительных признаков инсульта по гендерной принадлежности нет.
Разное проявление признаков инсульта у мужчин и женщин объясняется, лишь различной локализацией ишемического или геморрагического поражения мозговых структур, когда на первый план могут «выходить» очаговые, общемозговые, либо менингеальные признаки.
Первая помощь при инсульте
Если у близких людей или просто у прохожих случился апоплексический удар, очень важно до приезда врачей оказать грамотную помощь.
Что необходимо сделать?
- Не паниковать.
- Сразу вызвать бригаду скорой помощи.
- Без резких движений придать больному горизонтальное положение и повернуть его голову набок.
- Обеспечить свободный доступ воздуха (распахнуть окно, расстегнуть сдавливающую одежду).
- Если есть возможность – измерить АД.
- При наличии повышенного давления или признаков гипертонического криза, можно дать таблетку коринфара или капотена.
- Категорически нельзя пытаться снижать уровень давления резко (более чем на 15 мм рт.ст.) и применять сосудорасширяющие препараты.
- Можно дать таблетку ноотропила или глицина.
- Если у больного отсутствует сознание – лекарство необходимо растворить водой и с помощью пипетки ввести в рот.
- Следует проследить, чтобы больной не пытался вставать и ходить, принимать пищу и курить.
Диагностическое обследование
Клинические признаки позволяют врачу определить область поражения мозга, локализацию очагов и характер инсульта (ишемический или геморрагический). Однако на основании лишь одной клиники заболевания, правильное типовое определение инсульта часто выявляется ошибочным.
Для более точной диагностики применяются инструментальные методики исследования:
- Исследование мозговых структур методом КТ или МРТ позволяет точно диагностировать характер поражения, уточнить область локализации ишемических очагов или величину гематомы, сделать оценку степени отечности мозговых структур и их смещения, выявить характер и зоны кровоизлияний, диагностировать сосудистую аневризму, стеноз или окклюзию.
- С помощью ЭхоКТ и ЭКГ выявляется этиология заболевания.
Лабораторное исследование включает:
- клинику крови для выявления уровня тромбоцитов;
- исследование крови на газовый состав;
- биохимию крови, в том числе и на уровень сахара;
- коагулограмму и анализ урины.
Лечение
Эффективность лечения инсульта зависит от своевременной госпитализации и начала лечения пациента – не позже трех часов, после проявления клинической симптоматики.
Инсульты острейшего периода лечатся в реанимационной палате неврологического отделения. Затем больного переводят в отделение ранней восстановительной реабилитации.
До видовой идентификации инсульта лечение основано на базисной (недифференцированной) терапии, после уточнения диагноза подбирается патогенетическое (дифференцированное) лечение и индивидуальный курс длительной реабилитации.
Базисная терапия включает:
- Пульсоксиметрический контроль дыхания.
- Суточный мониторинг АД и сердечных функций.
- Регуляция гомеостатических параметров крови.
- Различные методики по устранению церебральной отечности – кортикостироиды, осмодиуретики, барбитураты, применение краниоцеребральной гипотермии, вентрикулярного дренирования или декомпрессивную трепанацию черепа.
Параллельно индивидуально подбираются препараты симптоматической терапии – гипотермические и антиконвульсивные средства, барбитураты и противорвотные препараты. Назначается нейропротекторная терапия и профилактика осложнений.
В патогенетическую (дифференцированную) терапию включают:
- Тромболизис внутриартериальный и медикаментозный, позволяющий восстановить кровоток в зоне ишемического поражения.
- При невозможности тромболизиса – препараты группы антиагрегантов.
- Сеансы ультразвуковой диструкции и аспирации тромба.
- Антикоагулянтную терапию (по показаниям).
Приоритетом в лечении ГИ является гемостатическая терапия, купирующая геморрагические процессы. При необходимости и по рекомендации нейрохирурга принимается решение по хирургическому вмешательству.
При выборе оперативной тактики учитывается состояние больного, размеры и локализация гематомы.
Возможно применение стереотаксической аспирации скопления крови, либо удаление ее методом трепанации.
Реабилитация после инсульта
Для восстановительной реабилитации рекомендовано:
- регулярные медикаментозные курсы ноотропных препаратов – ницерголина, парацетама, пиритинола, билоба, гинкго и пр.
- механотерапия и рефлексотерапия;
- ЛФК и физиотерапия;
- сеансы электростимуляции и массажа.

Практически всегда после инсульта пациенты заново учатся двигательным навыкам и самообслуживанию. По показаниям, психиатры, психологи и логопеды проводят сеансы психокоррекции и коррекцию речевых функций.
Не стоит забывать, что после перенесенного инсульта проблема не исчезает. Остается фактор, который может спровоцировать повторный удар.
Поэтому своевременное лечение фоновых сосудистых и сердечных заболеваний, контроль артериального давления и сахара в крови, правильный рацион питания и размеренные физические нагрузки, являются наилучшей профилактикой от повторных инсультов.
Комментарии и отзывы (2)
Раз столько людей умирают от инсульта, значит это заболевание трудно спрогнозировать или контроль за ним в нашей медицине находится не на должном уровне. Полагаю, что проще предотвратить болезнь, а не лечить потом её тяжёлые последствия.
Все это от нервов, каждый день стрессы, волнения, живём как на пороховой бочке, вот у людей и подскакивает давление. Пока молодой, сосуды крепкие и эластичные, с возрастом же весь организм охрупчивается, а стресс никуда не уходит. Потом, здоровое питание себе не каждый позволить может, едим быстрые углеводы, в результате имеем ожирение и повышенный сахар в крови, вот вам и прямые пути к инсульту.
Ваш комментарий или отзыв