Что такое Конъюнктивит: определение, формы заболевания, причины, симптомы и методы лечения
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Воспалительные процессы, развивающиеся в структуре глаза – самая распространенная проблема, с которой пациенты различного возраста обращаются к офтальмологу.
Помимо неудобств бытового характера, либо связанных с работой или учебой, воспаление глазных тканей способно вызвать снижение зрительных функций и даже полную их утрату.
Что более важно – воспалительное поражение глаз довольно часто начинается с конъюнктивита.
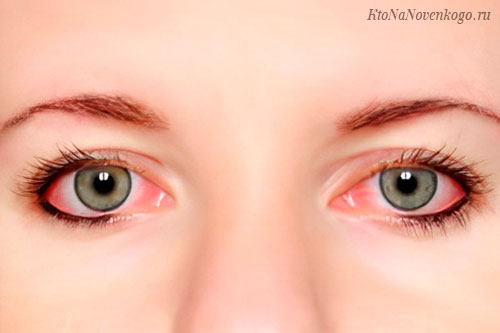
Знания о том, что такое конъюнктивит, о природе его развития и проявления клинических признаков (симптомов), помогут своевременно воспользоваться рекомендациями по терапии заболевания и предотвратить его дальнейшее развитие.
Определение понятия Конъюнктивит- что это
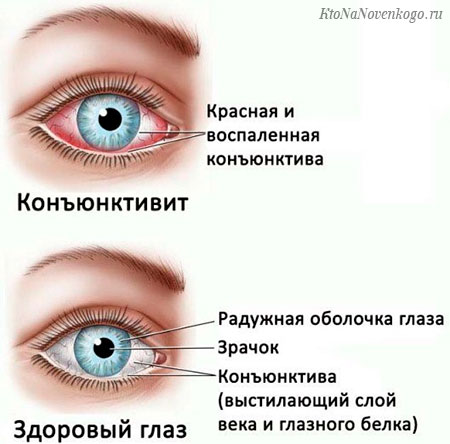
В народе конъюнктивит называют «красный глаз», это офтальмологическое заболевание, характеризующееся развитием воспалительных реакций в тонкой пленке (конъюнктивы), покрывающей глазное яблоко, вызывая развитие гиперемии и отечности, образование сосочков либо фолликулов на ее поверхности.
Не характерные для гладкой и прозрачной конъюнктивы новообразования вызывают ее помутнение, шероховатость и развитие рубцовых образований.
Конъюнктива в паре с роговицей – это буферная зона, предохраняющая глаза от негативного воздействия, поэтому она первая принимает на себя «удар» агрессивной среды.
В норме эта тонкая пленка, окружающая глазное яблоко, имеет собственный, достаточно сильный защитный механизм от патогенного влияния в виде:
- наличия в составе слизистой ткани конъюнктивы большого количества иммунных Т-клеток;
- надежного «союзника» – слезы, которая омывает глаз постоянно и содержит огромное количество защитных веществ – иммуноглобулина «А», лактоферрина и бетализина – ферментов (белков), обладающих бактерицидным свойством.
Хотя защита конъюнктивы довольно эффективна, ее уязвимость объясняется высокой доступностью в конъюнктивальную полость и повышенной реактивностью слизистой глаз на неблагоприятные факторы.
В офтальмологии под термином «conjunctivinis» объединены разнородные по этиологии заболевания, вызывающие воспалительные изменения в слизистой структуре оболочки глазного яблока.
Клиника заболевания способна осложняться развитием:
- блефарита;
- кератита;
- рубцеванием и заворотом век (энтропион);
- синдромом сухого глаза;
- перфорацией или рубцеванием роговицы;
- гнойным воспалением внутренних глазных структур (гипопион);
- снижением зрительных функций.
Кроме того, в детском возрасте возможно развитие грозной патологии – дикриоцистита (воспалительное поражение слезного мешка) с развитием флегмоны.
Клинические формы конъюнктивита
Ввиду обилия разнообразных клинических форм проявления конъюнктивита его принято классифицировать по этиологическому принципу:
- Эндогенного происхождения – вторичная форма болезни, проявляющаяся поражением слизистой оболочки глаз на фоне иных заболеваний (ветряная и натуральная оспа, краснуха, корь, геморрагическая лихорадка, туберкулез и пр.).
- Экзогенного происхождения, проявляющегося самостоятельной патологией, как следствие непосредственного контакта слизистой глазной оболочки с провокационным «агентом».
Реестр эндогенных и экзогенных конъюнктивитов включает различные формы заболевания (отображено в таблице).

Характер клинического течения воспалительной патологии может быть острым, подострым и хроническим, проявляясь катаральной, гнойной, фибринозной (пленчатой) и фолликулярной формами.
Причины развития конъюнктивита у взрослых и детей
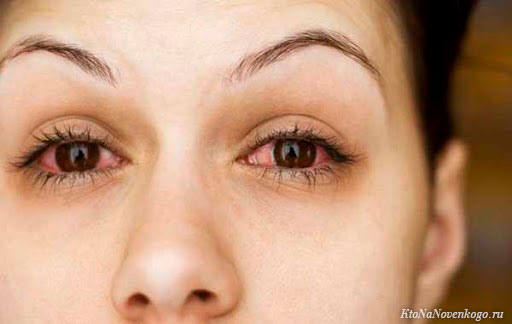
Конъюнктивит у взрослых
Бактериальная форма воспаления конъюнктивы развивается, как правило, в результате контактно-бытового инфицирования, провоцируя усиленное размножение на слизистой пленке бактерий, отличающихся патогенностью и не входящих в основной состав конъюнктивальной флоры.
Под действием вирусных токсинов развиваются выраженные процессы воспалительных реакций. Возбудителями заболевания часто выступают:
- ассоциации кокковых и палочкообразных представителей;
- семейство энтеробактерий;
- грамотрицательные протеобактерии и различные штаммы микобактерий туберкулеза.
Известны случаи инфицирования структуры глаз возбудителями венерических заболеваний (сифилиса, гонореи) и дифтерии.
Конъюнктивиты вирусной этиологии характеризуются высокой контагиозностью (заразностью). Инфицироваться можно посредством воздушно-капельной или контактно-бытовой передачи патогенных вирусов.
Причиной развития выступают:
- энтеровирусы;
- аденовирусы – 3, 4, 7, 8 и 9 типы;
- вирионы герпеса – простого и опоясывающего;
- возбудители ветрянки и кори.
У взрослых пациентов инфицирование может быть на фоне клиники фоновых хронических глазных патологий (блефарит, сухой глаз, дискриоцистит).
Развитие хламидийных конъюнктивитов отмечается в основном у пациентов с активной сексуальной жизнью. Инфекционно-воспалительное поражение конъюнктивы часто происходит при наличии мочеполовых патологий. У мужчин это может быть уретрит, эпидидимит или простатит, у женщин – вагинит или цервицит.
Аллергические формы заболевания развиваются ввиду особой чувствительности организма к определенному антигену, что в итоге и провоцирует локальную аллергическую реакцию.
Спровоцировать ее способны множество факторов. Самые вероятные – это:
- медикаментозные средства;
- продукты питания (алиментарные факторы);
- гельминтозное влияние на организм;
- растительная пыльца;
- средства бытовой химии;
- патогенный паразитарный клещ демодекс.
Развитие неинфекционных форм воспаления конъюнктивы обусловлено влиянием химических и физических раздражителей – дыма, в том числе табачного, пыли, ультрафиолета, авитаминоза, наличия сбоев в обменных процессах, глазных патологий – дальнозоркости, близорукости и прочих заболеваний.
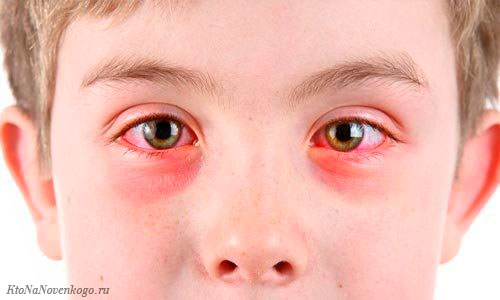
Конъюнктивит у детей
Широкое распространение конъюнктивов в детском возрасте обусловлено физиологическими особенностями детей и влиянием социальной среды. Не секрет, что глазные инфекции чаще распространяются в детских садах и школах.
Всего один носитель инфекции за весь инкубационный период может контактным и аэрозольным (при разговоре, крике, громком плаче) путем заразить большое количество детей.
Способствуют развитию инфекции:
- дефекты в уходе за детьми;
- сухость воздуха в доме, где растет ребенок;
- яркое освещение;
- погрешности в рационе питания.
В детской среде наиболее широко распространяются конъюнктивиты бактериального, вирусного и аллергического характера, характеризующиеся своей особой клинической спецификой течения.
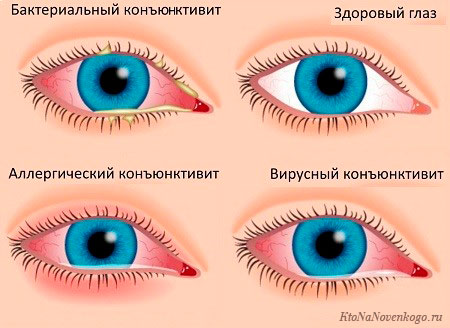
В педиатрической практике отмечается наибольшее число конъюнктивитов бактериальной природы. Кроме известных уже бактериальных возбудителей (перечислены выше), развитие глазной патологии у детей провоцируют – повышение патогенной агрессивности собственной глазной микрофлоры и сопутствующие гнойно-септические болезни (отоларингологические гнойные заболевания).
Несмотря на наличие эффективного механизма бактериальной защиты в слезной жидкости, воспалительное поражение конъюнктивы легко развивается при снижении фагоцитарной защиты, что может быть вызвано механическим повреждением глаз или закупоркой (обтурацией) носослезного канала.
В отдельную группу бактериального поражения входят конъюнктивиты новорожденных младенцев – поражение конъюнктивы генитальными штаммами хламидий (паратрахома) и гнойное гонококковое поражение глазной оболочки (гонобленнорея). Ребенок заражается от матери при родах, проходя инфицированными родовыми путями.
Вирусное поражение конъюнктивы у детей происходит обычно в сезон простудных инфекций – при атаке гриппозных и аденовирусных патогенов. Заражаются дети и в результате патогенного влияния энтеровируса, герпеса, инфекционных вирионов ветрянки или кори.
В этих случаях, воспаление глазной оболочки сопровождается симптоматикой воспалительного поражения носоглотки. В детском возрасте воспаление конъюнктивы, кроме отдельных возбудителей, способны так же спровоцировать смешанный тандем из бактериальных и вирусных ассоциаций.
Развитие аллергической формы заболевания в 90% случаев происходит на фоне респираторных аллергозов – ринита, поллиноза, атопического дерматита. Провокационным фактором для аллергических реакций служат уже известные аллергены (лекарственные, пищевые, пылевые, пыльцовые и пр.)
Симптомы конъюнктивита
Проявление специфических признаков конъюнктивита зависит от этиологии заболевания. Но в клинике течения различных форм патологии, в определенных долях выраженности отмечается общая симптоматика.
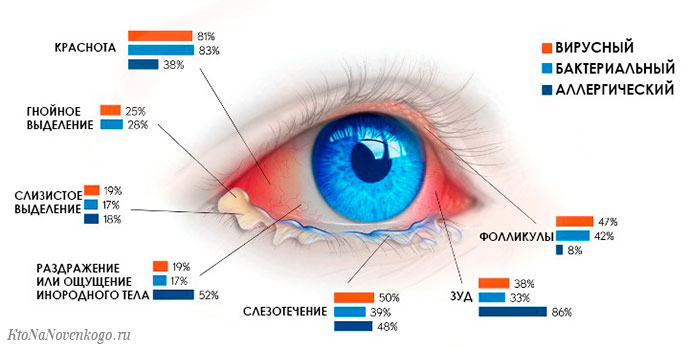
Часто одним из основных признаков воспалительного процесса в конъюнктиве служит слипание век после сна подсохшими выделениями. Развитие конъюнктивита происходит, как правило, в обоих глазах. Иногда он развивается поочередно, протекая с клиникой разной степени выраженности, в том или ином глазу.
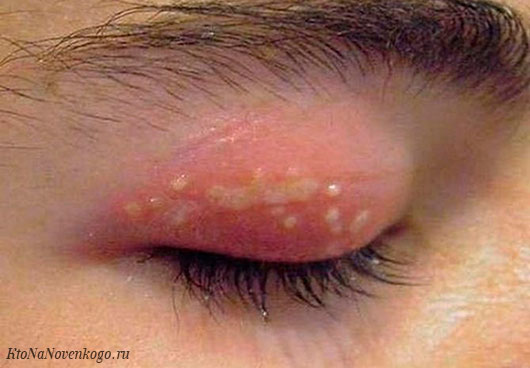
Для острой формы заболевания характерна внезапное развитие в сопровождении рези и боли в глазах.
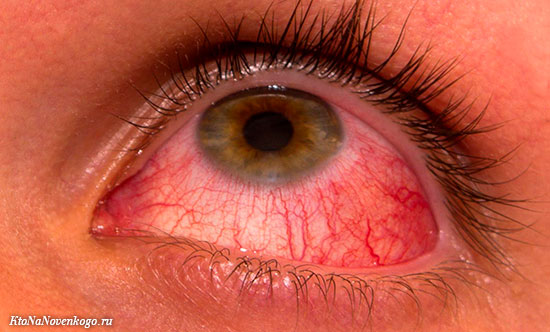
*Фото острого конъюнктивита
Нередко на покрасневшей конъюнктиве отмечаются:
- геморрагические образования;
- отечность;
- выделения слизистого или гнойного субстрата.
Острая клиника заболевания сопровождается головными болями и температурой. Недомогание способно продлиться до трех недель.
При подострой клинике симптомы менее выражены.
Хроническая клиника болезни характеризуется постепенным развитием, сопровождаясь:
- ощущением присутствия в глазах инородных включений;
- умеренной гиперемии слизистой;
- рыхлости структуры конъюнктивы, схожей с бархатистостью.
Такой фон служит отличной средой для развития кератита (воспалительное поражение роговицы).
Симптомы у детей
Заболевание у детей характеризуется изолированным течением, но иногда конъюнктивиту может предшествовать катаральная симптоматика. У детей, при любом генезисе воспалительного поражения конъюнктивы характерно развитие определенного симптомокомплекса:
- отечность век;
- гиперемия глазной оболочки;
- слезотечение и боязнь света;
- режущие боли в глазах;
- спазматическое смыкание век.

По поведению ребенка внимательные родители заподозрят неладное задолго до появления характерной симптоматики.
- Дети становятся беспокойны и плаксивы.
- Стараются кулачками убрать неприятную симптоматику с глаз.
- Самостоятельный процесс развивается с субфебрильной температурой, либо совершенно без нее.
- На фоне сопутствующей общей фоновой инфекции – для конъюнктивита характерна высокая температура.
Воспалительный процесс приводит к деструктивным изменениям конъюнктивы – она утолщается, пронизывается множеством тонких и хрупких кровеносных сосудов, что приводит к временному снижению зрительных функций. При правильной терапии зрение быстро восстанавливается.
Бактериальное воспаление конъюнктивы у детей проявляется двусторонним, последовательным (в промежутке двух, трех дней) поражением обоих глаз. Проявляясь:

- Слизистым или вязким гнойным отделяемым из конъюнктивы, желтого или желто-зеленого цвета.
- Склеиванию ресниц и век;
- Образованием корочек гноя на ресницах.
В неонатальном периоде гонококковая инфекция проявляется гонобленнореей после родов спустя 2-3 суток. Для симптоматики характерно:
- плотный воспалительный отек глазных век;
- синюшная их окраска;
- развитие инфильтрации слизистой и сосудистая гиперемия;
- выделение серозного с кровавыми включениями или гнойного отделяемого.
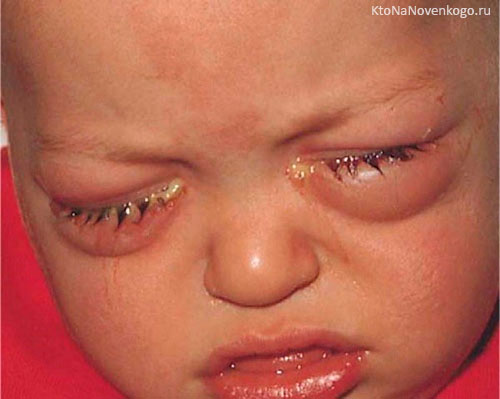
Данная форма болезни чревата высокой вероятностью гнойного и язвенного поражения роговой оболочки, что влечет за собой формирование помутнения роговицы, зрительную дисфункцию или слепоту, либо инфицирование внутренних глазных структур.
Конъюнктивиты хламидийного генеза развиваются спустя одну, полторы недели после родов, проявляясь:
- мелкими (иногда эрозирующими) инфильтратами и сосудистой гиперемией оболочки;
- опущением верхнего века (птоз);
- обильным выделением гнойного субстрата из полости конъюнктивы.
Признаки конъюнктивов вирусной этиологии проявляются согласно инфекционному возбудителю. На фоне простудных инфекций характерна температура и катаральная симптоматика. Воспаление глазной оболочки происходит постепенно. Симптоматика проявляется:
- интенсивными выделениями, в виде слезотечения, из полости конъюнктивы;
- Пузырьковыми высыпаниями на кожном покрове и веках (при герпетической инфекции).
- Кореподобными высыпаниями (при инфекции вирионами кори).
- Оспенными папулами, образующими рубцы при вскрытии (при инфекции ветрянкой).
Присоединение патогенных бактерий провоцирует образование гнойных выделений.
Как лечить ту или иную форму конъюнктивита врач решает после диагностики.
Диагностическое обследование
Диагностика конъюнктивита включает – данные анамнеза, проведение специальной офтальмологической и лабораторной диагностики.

Непосредственное обследование глаз начинается с наружного осмотра зрительного органа, включая оценку зрительных функций с использованием бокового освещения и изучение анатомических структур методом биомикроскопии.
Этиологическая природа болезни выявляется методом цитологического исследования мазка, взятого с конъюнктивы.
Окончательная диагностика основана на данных бактериологического, вирусологического, иммунологического и РИФ (серологического) исследования.
При подозрении на аллергическую природу болезни, диагностика включает:
Анализы:
- на уровень эозинофилов и концентрацию в крови общего иммуноглобулина (IgE);
- на наличие дисбактериоза;
- на присутствие глистной инвазии;
- скарификационные прик-тесты – кожно-аллергические, назальные, подъязычные и конъюнктивальные пробы.
В спорных случаях, при невыясненной этиологии болезни, к диагностике привлекаются профильные специалисты – инфекционист, венеролог, фтизиатр.
Тактика лечения конъюнктивита у взрослых
Лечебная схема болезни составляется офтальмологом на основании выявленного типа возбудителя, тяжести клинических проявлений и возможных осложнений. Топическая терапия включает:
- частые процедуры промывания конъюнктивального мешка растворами антисептиков;
- инстилляцию (капельное введение) медикаментозных средств;
- лекарственную мазевую аппликацию в полость нижнего века;
- параорбитальное введение препарата под конъюнктивальную пленку.
При лечении заболевания повязка на глаза не накладывается. Она может препятствовать выходу выделений и спровоцировать развитие воспалительных процессов в оболочке роговицы.
Для предотвращения аутоинфекции рекомендовано:
- частое мытье рук;
- пользование одноразовыми салфетками и полотенцами;
- использование отдельных пипеток и глазных палочек при манипуляциях каждого глаза.
Перед манипуляцией проводят местную анестезию растворами ледокаина, новокаина или тримекаина, туалет краешек век, глазного яблока и конъюнктивы физ. раствором или легким раствором марганцовки. До выявления причинного фактора болезни, в глаза инсталлируют 30% капли сульфаценамида и закладывают на ночь глазную мазь.
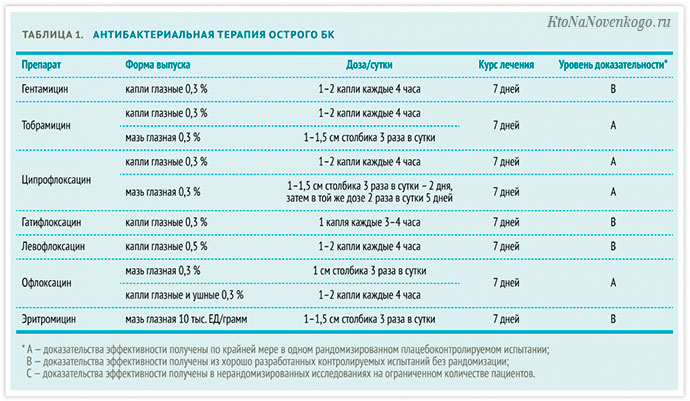
При бактериальном генезисе болезни рекомендована антибактериальная терапия. Примерная схема отображена в таблице:
*при клике по картинке она откроется в полный размер в новом окне
При вирусной этиологии рекомендованы препараты вирусостатического и вирусоцидного свойства в виде капель – трифлуридина, индоксуридина, лейкацитарного интерферона или мази цикловира для местного применения, либо в таблетках для перорального приема. Для исключения бактериального присоединения в терапию включают противомикробные сретства.
При терапии конъюнктивита хламидийной природы местное лечение дополняется системным лечением – пероральный прием эритромицина, тетрациклина, или диксициклина.
Лечение заболевания с аллергическим генезисом проводится с помощью антигистаминных капель, инстилляции искусственной слезы, кортикостероидов и приема десинсибилизирующих средств.
Лечение конъюнктивита у детей
Основное правило для родителей при заражении конъюнктивитом их ребенка – его изоляция от здоровых малышей.

При этом, проводить самостоятельное лечение недопустимо. Составить индивидуальную схему терапии должен педиатр или офтальмолог.
Рекомендации включают – туалетную обработку глаз растворами борной кислоты, фурацилина или настоем ромашки (не менее 4 раз/день). При этом, для каждого глаза необходим отдельный тампон. Промывание необходимо в строго определенном направлении – от внутреннего до внешнего уголка глаза.
Основа терапии – глазные капли и аппликации мазей.
Приведем примеры препаратов, назначаемых при бактериальном поражении конъюнктивы.
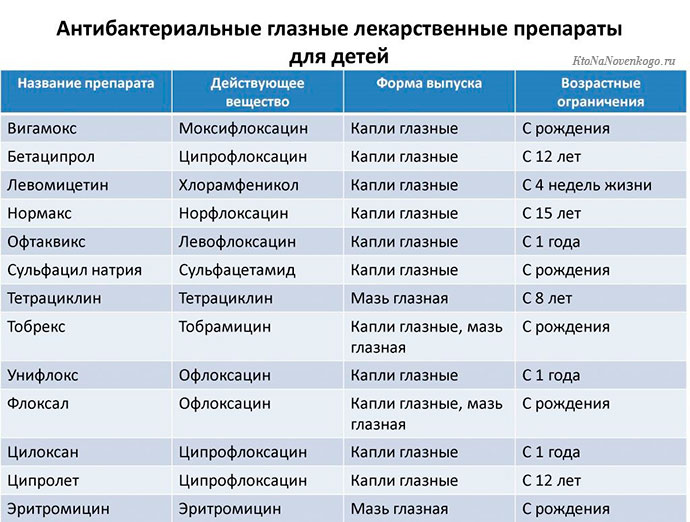
Курс и схема лечения подбираются индивидуально.
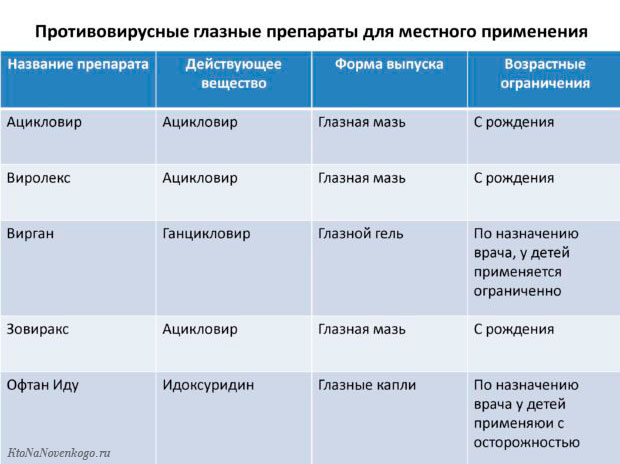
При вирусном поражении конъюнктивы назначаются противовирусные глазные препараты. Наиболее эффективные отображены в таблице.
Заключение
Конъюнктивит – это очень заразная инфекция. Диагностируется в любом возрасте и чревата опасными осложнениями. Эффективность терапии зависит от своевременной диагностики, адекватной терапии, предотвращающей распространение, и от четкого соблюдения всех рекомендаций врача.
Комментарии и отзывы (2)
Никогда не жду, пока глаз сильно воспалится и покраснеет. Как только появляется дискомфорт сразу капаю антибиотиком. Ни разу в жизни конъюнктивитом не болела.
Нечего грязными руками глаза тереть, особенно дети к этому имеют склонность, вот так заносим себе в глаза всяких паразитов, потом долго лечимся от них. Да и реклама разных глазных капель подаёт конъюнктивит как что-то несерьёзное, отсюда и пренебрежение к гигиене глаз.
Ваш комментарий или отзыв