Что такое миома — определение, причины, симптомы, диагностика и методы лечения миомы
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Миома — это одна из насущных проблем в гинекологии.
Многие женщины при диагнозе «миома матки» ассоциируют заболевание с неизбежным удалением детородного органа.
Наша статья о том, что представляет из себя эта болезнь, как выявить ее на ранней стадии, какие методы лечения применяются.
Определение понятия Миома — что это за болезнь
Точный медицинский термин миомы матки – лейомиома. Заболевание относится к разряду хронических многофакторных патологий.
Характеризуется формированием доброкачественных узловых новообразований в теле матки и непредвиденным темпом их роста. Новообразования бывают одиночными, но чаще проявляются множественными миоматозными узлами с различной локацией.
Узелковые образования могут быть самых неожиданных размеров – от небольших, до опухолей более килограмма, которые легко прощупываются при пальпации (известны случаи удаления миомы весом в 8 кг). Величину миомы гинекологи сравнивают с увеличением матки, соответствующим той, либо иной неделе беременности.
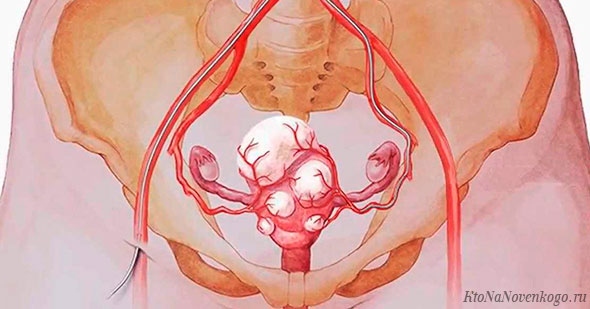
Чаще патологии подвержены женщины репродуктивного возраста. С наступлением климакса у женщин останавливается и рост миоматозных узлов в матке с последующими процессами их обратного развития.
Маточную миому диагностируют обычно у 25% женщин совершенно случайно, которые обратились к гинекологу по поводу наличия неприятной симптоматики.
Самое неприятное в том, что за последнее десятилетие заболевание значительно помолодело.
Если раньше считали, что миома удел 30 – 40 летних женщин, то сегодня не редки случаи срочного хирургического вмешательства по удалению огромных узлов у девственниц и девушек 19 – 22 лет, и это уже не считается уникальным явлением.
Главное: чем пациентка моложе, тем быстрее прогрессирует и растет опухоль.
В чем причина болезни
Единой гипотезы генезиса опухолевых образований в матке на данный момент нет.
Основная версия обусловлена функциональным расстройством яичников, секретирующих избыточное количество женских гормонов – эстрогена.
Подтверждается это тем, что использование гормональных препаратов с большим содержанием женского гормона стимулирует стремительный рост опухоли, а отсутствие секреции эстрогена при климаксе имеет противоположное действие – приводит к процессам регрессии (обратному развитию) и рассасыванию новообразований.
Однако, в практике гинекологов встречаются случаи узловых маточных образований и у пациенток без нарушений баланса гормонов. Следует обратить внимание на факторы, способствующие развитию миомы. Это:
- хирургические и медикаментозные аборты;
- осложнения в период вынашивания беременности и в процессе родов;
- наличие воспалительных фоновых заболеваний – эндометриоза, сальпингоофорита или андексита;
- откладывание беременности до более зрелого возраста;
- избыточный вес и наследственность;
- патологии эндокринного и иммунного характера;
- длительное воздействие инсоляции.
Симптомы и признаки миомы матки
Согласно медицинской классификации, миома способна проявляться самыми неожиданными вариантами развития.
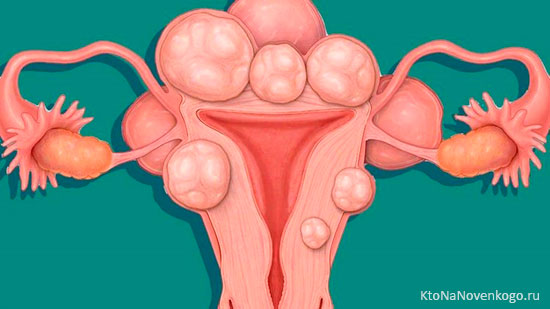
В 95% случаев миоматозные узлы развиваются в самом теле матки. Лишь в 5% – в маточной шейке. Исходя из направленности узлового роста, она может быть – субсерозной, субмукозной, интерстициальной и смешанной формы.
Признаки миомы субсерозной
Имеет вид узелкового образования, развивающегося на широкой «платформе» или прикреплена к матке длинной ножкой. Локализуются узлы на поверхности подбрюшной области органа под его серозной соединительнотканной оболочкой.
Клинические признаки миомы могут и не проявляться, но иногда о наличии патологии могут говорить:
- геморрагии (кровотечения);
- нерегулярные месячные и сбои в менструальном цикле;
- железодефицитные состояния (анемия, талассемия), как следствие кровотечений;
- нарушения кишечных и мочевыделительных функций, провоцирующих застой урины и запоры.
Локализация новообразований на передней маточной стенке может служить существенным препятствием мочеиспусканию, что способно спровоцировать нарушение почечных функций, формирование конкрементов, развитие синдрома почечной колики и пиелонефрита.
При локализации миоматозных узлов на поверхности задней маточной стенки нарушаются функции ЖКТ, что провоцирует запоры, и, как следствие – развитие геморроя и образование трещин в заднем проходе.
Рост новообразований вызывает:
- боли в нижней области живота, иррадиирующими в поясничную зону и ноги;
- дискомфорт во время половой близости;
- головную и сердечную боль.
Перекрут миоматозного узла и лишение питания его тканей, сопровождается сильным болевым синдромом, приступами головокружения и обмороками, повышенной температурой и гипергидрозом (потливостью). При таком состоянии необходима неотложная медицинская помощь.
Симптомы субмукозной формы миомы
Субмукозные (подслизистые) миомы характеризуются ростом узелковых образований в маточную полость.
Клинические симптомы проявляются:
- длительными, обильными и более болезненными менструациями;
- ноющими и схваткообразными болями в нижней области живота, иррадиирующими в поясницу;
- маточными геморрагиями, не связанными с менструальными циклами;
- признаками слабости и быстрой утомляемости;
- снижением активности и головными болями;
- обмороками и головокружением;
- усилением дискомфорта при опущении узлов в полость влагалища.
Если такая форма миомы обнаружена в период беременности, существует огромный риск выкидыша или преждевременных родов, что обусловлено влиянием опухоли на двигательную активность маточной мускулатуры.
Локализация миомы вблизи плаценты может спровоцировать ее отслойку и вызвать кровотечение. Кроме этого, большие новообразования сдавливают плод, нарушают его правильное расположение и затрудняют роды.
Миома интерстициальная
Интерстициальная форма заболевания отличается быстрым опухолевым ростом. Опухолевые узлы округлой или асимметричной формы развиваются в мышечных тканях органа.
Начальный процесс патологического развития миомы явными клиническими признаками может не проявляться.
В дальнейшем признаки такой миомы проявляется:
- обильными маточными кровотечениями;
- промежуточными геморрагиями, как следствие прогрессирования и увеличения опухолевых образований;
- болевым синдромом ноющего, тянущего и схваткообразного характера, отдающего в крестец и поясницу;
- повышенной температурой и ухудшением самочувствия;
- нарушением мочеиспускания;
- частыми позывами к микциям;
- непроизвольным мочеиспусканием (при передней локализации узла);
- функциональным нарушением сердечно-сосудистой системы, вызванным периодическими кровотечениями (анемия, гипоксия, дистрофические изменения в миокарде);
- тахикардией и тяжелой одышкой.
В чем опасность миоматозных узлов
Отсутствие своевременного лечения может спровоцировать быстрый опухолевый рост и обернуться нарушением гормон-продуцирующей функции яичников и бесплодием.
Но, пожалуй, главная опасность кроется в возможности малигнизации (образовании злокачественной опухоли).
Если при росте доброкачественных новообразований они раздвигают и сдавливают прилегающие органы, то при опухолях злокачественных, происходит инфильтрация органов, прорастания в них опухоли с поражением тканей и прилегающих к ним сосудов и нервов, что грозит развитием необратимых процессов.
Но не каждый миоматезный узел способен стать саркомой. Опасны те узлы, клетки которых находятся в постоянном процессе активной репликации.
Повышают возможность малигнизации маточных узловых образований ряд провоцирующих факторов:
- пристрастие к алкоголю и курению;
- продолжительное влияние инсоляции (солярий, открытые солнечные лучи);
- избыточный синтез гормонов, как следствие неправильного применения гормональных препаратов;
- длительное воздействие тепла на органы малого таза;
- хронические гинекологические патологии.
Опасным признаком малигнизации считаются миоматозные узлы, увеличивающие свои размеры в менопаузе до 4-х недель беременности и более.
Увеличивается вероятность перерождения и у миом небольших размеров, которые неожиданно проявляются выраженной симптоматикой в виде резкого ухудшения состояния, обильных геморрагий, сильных болей.
Случаи перерождения доброкачественной миомы в злокачественную опухоль диагностируются всего в 0,7% случаев.
Но сам факт того, что это возможно, должен послужить весомым аргументом, подтверждающим необходимость прохождения регулярных гинекологических обследований.
Диагностическое обследование
Врач может установить диагноз уже в процессе первичного осмотра, используя метод двуручного влагалищного исследования. Пальпация позволяет прощупать увеличенную матку с характерной плотной, бугристой поверхностью.
Для более детальной характеристики – величину образования, его локализацию и клиническую форму, позволяют определить различные методики инструментальной диагностики:
- УЗИ тазовых органов.
- Гистероскопия – исследование маточной полости и ее стенок.
- Метод гистеросальпингоскопии – УЗИ мониторинг матки и фаллопиевых труб.
- Зондирование маточной полости, позволяющее получить полную характеристику состояния детородного органа.
- Диагностический поиск онкопатологий и выявление инфекций ППП (половой путь передачи).
Методы лечения миомы
Выбор лечебной тактики определяется на основании размера опухолевого новообразования, выраженности клинической симптоматики и возраста женщины.
Согласно данным критериям принимается решение, каким должно быть лечение миомы – терапевтическим или оперативным.
Все женщины с данной патологией находятся под динамическим наблюдением гинеколога – должны являться на осмотр каждые три месяца.
Терапевтическое лечение
Методы консервативной терапии применяются при лечении бессимптомных, небольших миоматозных узлов.
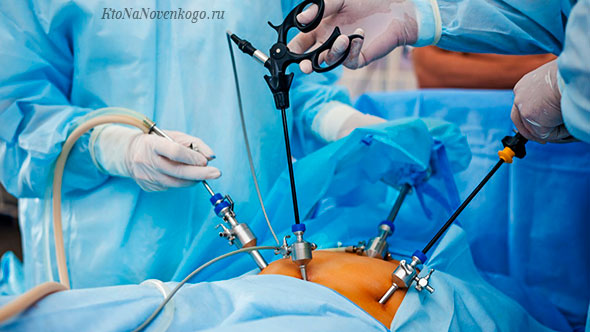
Основа лечения – гормональная терапия (производные прогестерона), позволяющая привести в норму секреторную функцию яичников и угнетающая процессы развития опухоли. В качестве лечебных мер, один раз в месяц в течение полугода, назначаются инъекции пролонгированных (удлиняющие срок воздействия) лекарственных форм из группы агонистов ГнРГ, подавляющих синтез гонадотропных гормонов (регуляторы функций яичников) и способных вызвать псевдоменопаузу. Такой курс лечения позволяет уменьшить (почти на 60%) размеры миоматозных образований. В молодом возрасте такие препараты, при длительном не контролированном приеме, могут спровоцировать развитие патологий костной ткани (остеопороз). Поэтому препарат должен подобрать врач строго индивидуально. Хочется отметить – препараты консервативной терапии не в состоянии полностью устранить миому, они лишь на время сдерживают ее развитие и рост. Поэтому медикаментозное лечение оправдано, в основном, при лечении женщин 35 – 45 лет (старшего репродуктивного возраста). Терапевтическое лечение призвано затормозить развитие опухоли до менопаузы – до наступления периода регресса (самостоятельного рассасывания). Решение о необходимости хирургического лечения обусловлено множеством факторов: Выбор метода и объема хирургического вмешательства зависит от состояния организма пациентки, ее возраста, состояния репродуктивной функции и степени возможного риска. Согласно объективной оценке этих данных принимается решение о методе оперативного вмешательства – консервативного, сохраняющего детородный орган (миомэктомия, миометроэктомия, эмболизация, метод ФУЗ абляции) или радикального (полное удаление матки). Радикальная хирургия включает несколько оперативных методик: Любая большая миоматозная опухоль появляется не вдруг, свое развитие она начинает с маленького узелка. И если все женщины ежегодно проходили бы плановые обследования, то эта проблема не стояла бы так остро, как в настоящее время.Оперативное лечение миомы матки
Комментарии и отзывы (2)
Откладывание беременности вызывает какие-то деструктивные изменения в женском организме, только если есть другие предпосылки. Учитывая уровень современной медицины пора изъять этот пункт из перечня причин.
Большинство заболеваний подобного характера у женщин вызвано стрессом и поднятием тяжестей. А помолодел именно этот диагноз, так как условия жизни становятся тяжелее. Хотя, возможно раньше не было зафиксировано столько случаев миомы матки просто потому, что меньшее число женщин обращалось за помощью. Иногда большую доступность медицинских услуг путают с ростом заболеваемости.
Ваш комментарий или отзыв